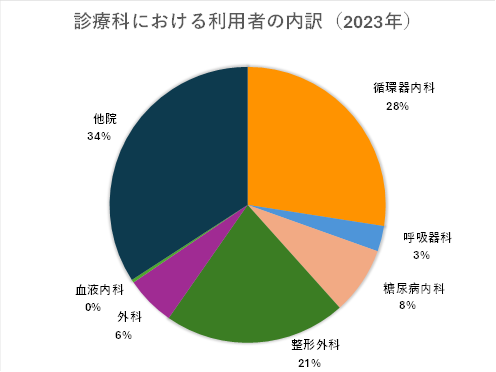
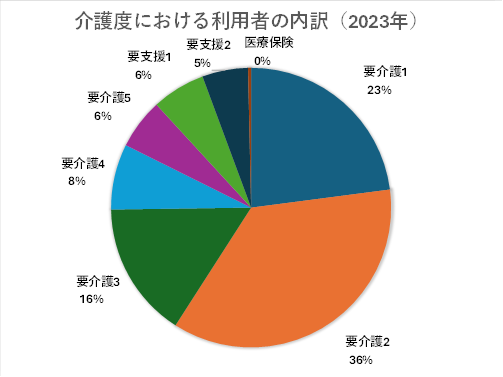
リハビリテーション科について
| 当院リハビリテーション科では、病気や怪我が原因で身体機能・構造に障害が生じ、生活上に支障を来した方々に対して、機能訓練や日常生活動作訓練を実施しています。当院で実査されている機能訓練として、筋力訓練、関節可動域訓練、バランス訓練、有酸素運動等を行っています。日常生活動作訓練では、寝返り動作、ベッドからの起き上がり動作、車椅子移乗動作、歩行、階段昇降、身の回りの活動(排泄、食事、更衣、整容、入浴)等の練習を行っています。また、調理、洗濯、掃除などの家事動作の練習や歩行補助具の検討など、患者様に合わせて必要なプログラムを実施しています。 | ||||||||
| 一般急性期病棟での治療を終えて、在宅復帰される方もいれば、退院後の生活動作に不安を抱く患者様、ご家族様もいらっしゃいます。そのような場合には、当院の地域包括ケア病棟に転倒して頂き、自宅や施設などで安心して生活が出来るよう取り組んでいます。 | ||||||||
| 外来リハビリテーションでは、リハビリテーションを継続することが効果的と判断された患者様に対しては、医師の指示のもと退院後も介入を継続しています。また、在宅復帰後の日常生活に不安を感じる患者様を対象に平成29念から後志管内唯一となる外来患者対象とした集団リハビリテーションを開設し、心不全症状の軽減や再発防止に向けた心臓リハビリテーションを提供しています。 | ||||||||
| リハビリテーション科スタッフは、よりよい支援の提供を行えるよう、院内研修や外部研修の参加、各種認定資格取得を行い、治療技術や知識の研鑽に力を入れています。 | ||||||||

| <施設基準> | ||||||||
| ・運動器リハビリテーション料Ⅰ | ||||||||
| ・廃用症候群リハビリテーション料Ⅰ | ||||||||
| ・心大血管疾患リハビリテーション料Ⅰ | ||||||||
| ・呼吸器リハビリテーション料Ⅰ | ||||||||
| ・脳血管リハビリテーション料Ⅰ | ||||||||
| ・がん患者リハビリテーション料 | ||||||||
| <主な対象疾患となるリハビリテーション分野> | ||||||||
| ・四肢、脊柱の骨折 | ||||||||
| ・狭心症、心筋梗塞、心不全等 | ||||||||
| ・肺がん、肺炎、消化器がん、イレウス、乳がん | ||||||||
| <当院での主な取り組み内容> | ||||||||
| ・各種外部研修、学会への参加推奨 | ||||||||
| ・各種認定資格取得の推奨、支援 | ||||||||
| <理学療法、作業療法、言語聴覚療法について> | ||||||||
| <理学療法とは> | ||||||||
| 病気、怪我、高齢、障害などによって運動機能(筋力、持久力、敏捷性、平衡性、瞬発力、柔軟性など)が低下した状態にある方々に対して、機能の維持・改善を目的に運動療法、温熱療法、電気療法、水治療法、光線療法などの物理的手段を用いて行われる治療法です。 | ||||||||
| (日本理学療法士協会HPより) | ||||||||
| <当院での理学療法> | ||||||||
| 病気、怪我、手術後などの治療家庭で生じた筋力低下、関節可動域制限、全身持久力(体力)低下など、様々な機能障害に対して早期から機能回復訓練を開始しています。 | ||||||||
| また、患者様の身体能力や実際の日常生活活動を把握した上で、在宅復帰に向けた環境調整や福祉用具の選定など、ご自宅や施設などで患者様が安全且つ安心して生活できるよう提案しています。 | ||||||||

歩行訓練場面
| <作業療法とは> | ||||||||
| 心身に障害のある方に対して治療手段として様々な作業(日常生活に係る全ての諸活動)を用いながら、身体機能の改善、動作方法の工夫、生活環境の調整等の日常生活の再習得を獲得する治療法です。 | ||||||||
| <当院での作業療法> | ||||||||
| 病前に日常的に行われていた身辺動作や家事動作の獲得を目標に取り組んでおります。早期から筋力訓練やバランス訓練等の機能訓練を実施し、退院後の生活に必要となる能力の改善を図ります。また、実際の動作方法や環境を想定した練習を行うことで、より実践的な動き方の練習を行っています。繰り返し練習し達成できるようになる事で、退院後の生活の自信を獲得することにも繋がっています。 | ||||||||
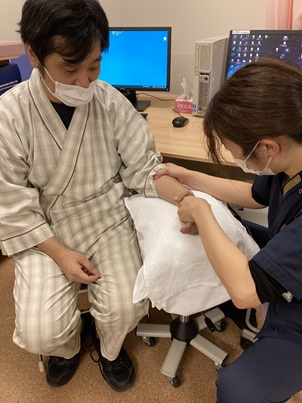
手関節の可動域訓練場面
| <言語聴覚療法とは> | ||||||||
| 言語によるコミュニケーションや接触・嚥下(食べる機能)に障害のある方に対して、専門的な評価や訓練によって、自分らしい生活を構築できるよう支援する治療法です。 | ||||||||
| <当院での言語聴覚療法> | ||||||||
| 病気や加齢によって、摂食・嚥下障害を患った患者様を中心にリハビリを行っています。言語聴覚士が摂食・嚥下の状態を評価(より詳細な検査が必要な場合には嚥下内視鏡検査や嚥下造影検査)し、医師や病棟看護師、管理栄養士、訪問歯科などの他職種と連携しながら、食事形態の調整や義歯調整、口腔ケアなど栄養サポートチーム(NST)として患者様の「食」に関する総合的な支援を行っています。 また、嚥下障害予備群と思われる患者様に対し、口腔体操や嚥下体操など予防を目的とした介入もしています。 |
||||||||
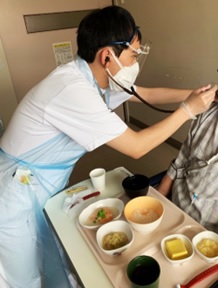
摂食嚥下機能訓練場面
| <集団リハビリテーション> |


| <訪問リハビリテーション> | ||||||||
|
当院リハビリスタッフが患者様の自宅を訪問し、心身機能の維持・改善、日常生活の自立や社会参加を獲得できるよう訪問リハビリテーション(以下:訪問リハビリ)を提供しています。
対象となる患者様は、通院困難な場合や日常生活に不安を抱えている患者様が対象となり、当院主治医の診断に基づきながら訪問リハビリを行います。また、他院かかりつけの場合であっても、主治医とかかりつけ医との間で情報共有をした上で訪問リハビリを提供しているため、患者様やご家族様の安心・安全に繋がっています。
|
||||||||
| 訪問リハビリのメリットは、実際の生活環境でリハビリを行うため、課題が明確化されやすく、具体的なアプローチが提供しやすいこと。また、心身機能の改善だけでなく、福祉用具の選定や住宅改修などハード面でのアドバイスが行えるため、活動性の向上に繋がり、尊厳のある生活を送ることができるのです。さらに当院併設の事業所であるため、患者様・ご家族様が少しでも体調に不安を抱えていれば関連スタッフと連携を図りながら、即座に解消できるよう対応させて頂きます。 | ||||||||

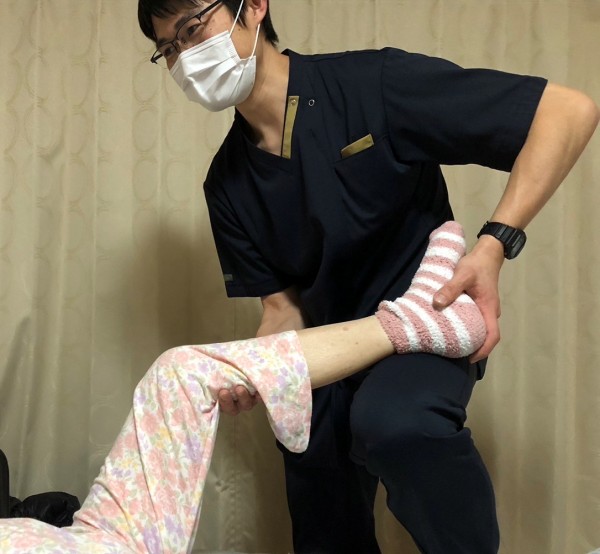
| <スタッフ紹介> | |||||
| 理学療法士13名 | |||||
| 作業療法士3名 | |||||
| 言語聴覚士1名 | |||||
| <認定資格・終了研修> | |||||
| 認定理学療法士(脳卒中1名、呼吸1名) | |||||
| 心臓リハビリテーション指導士 1名 | |||||
| 心不全療養指導士2名 | |||||
| 3学会講堂呼吸療法認定士 3名 | |||||
| がんリハビリテーション研修修了 8名 | |||||
| 終末期ケア専門士 1名 | |||||
| <2023年度実績> | |||||
| ●PT | |||||
| 人数:在職14名 実働10名 | |||||
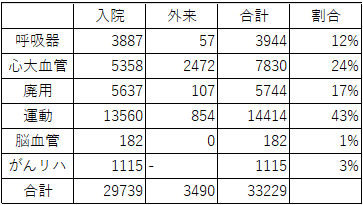
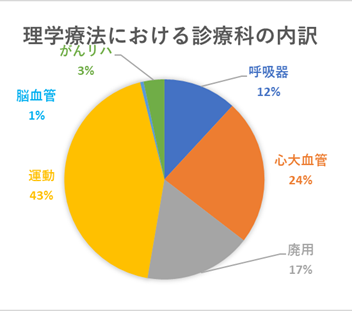
| ・PT疾患別リハビリテーション割合 | |||||
| ・個別単位数平均 | 16.4単位/日 | ||||
| ・年間PT対象延べ人数 | 16870件 | ||||
| ・1日のPT対象人数(1人あたり) | 62.78件(6.28件)/日 | ||||
| ●OT | |||||
| 人数:3名 | |||||
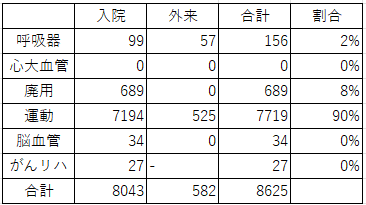
| OT疾患別リハビリテーション割合 | |||||
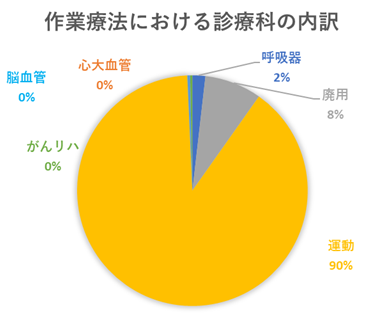
| ・個別単位数平均 | 15.7単位/日 | ||||
| ・年間OT対象延べ人数 | 5270件 | ||||
| ・1日のOT対象人数(1人あたり) | 13.33件(4.44件)/日 | ||||
| ●ST | |||||
| 人数:2名 | |||||
| ST疾患別リハビリテーション割合 | |||||
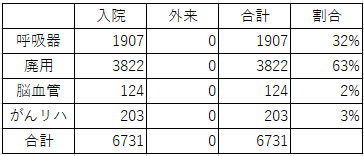
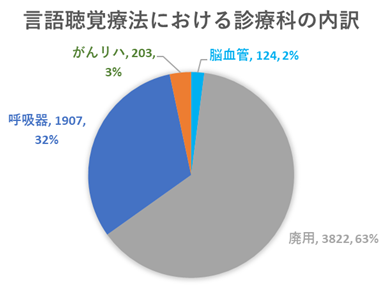
| ・個別単位数平均 | 14.8単位/日 | ||||
| ・年間ST対象延べ人数 | 3236件 | ||||
| ・1日のST対象人数(1人あたり) | 13.33件(6.66件)/日 | ||||
| ●訪問 | |||||
| 年間訪問件数 | 2153件 | ||||
| スタッフ1人あたりの訪問件数 | 4.71件 | ||||